Om riskskattning och riskvärdering av kardiovaskulära sjukdomar i primärvården
Sammanfattning
Riskbegreppet är svårt att intuitivt ta till sig men är en central del i allmänläkares vardag. Kardiovaskulär prevention bygger på en korrekt information om samsjuklighet och riskvärdering av den individuella patienten.
Risken kan grovt delas in i fyra nivåer – mycket hög risk, hög risk, måttlig risk och låg risk (motsvarande >10 %, 5–9 %, 1–4 %, och <1 % risk dö i hjärtsjukdom inom tio år), vilket i kombination med aktuella diagnoser till stor del styr den fortsatta behandlingen. Dessa risknivåer är alltid viktigare än enskilda riskfaktorer i att utvärdera en enskild persons risk.
För mer detaljerade rekommendationer se 2021 ESC Guidelines on cardiovascular disease prevention in clinical practice.
Inledning
Som allmänläkare förväntas man ta ett stort ansvar för preventiv behandling av både lågrisk- och högriskgrupper inom en mängd olika områden såsom kardiovaskulära sjukdomar, diabetes, osteoporos, KOL etcetera. Detta dokument behandlar i huvudsak principer för riskvärdering och riskskattning av sjukdomar/tillstånd med risk för allvarliga kardiovaskulära händelser, det vill säga ohälsosamma levnadsvanor, hypertoni, typ 2-diabetes och aterosklerotisk hjärt-kärlsjukdom men resonemangen kan appliceras även inom andra områden.
Riskbegreppet
Riskbegreppet är svårt att intuitivt förstå och det är väl visat att människor fattar helt olika beslut beroende på hur risken presenteras, även om risken i grunden är exakt lika.
När man resonerar om risk behöver man alltid vara tydlig med risk för vad. I detta dokument antas de relevanta riskerna att diskutera vara kardiovaskulära händelser och kardiovaskulär död.
Det är viktigt att förstå skillnaden mellan relativ och absolut risk, till exempel kan en relativ riskminskning på 50 procent motsvara en absolut riskminskning på 0,1 procent hos en ung och i övrigt frisk individ. Absolut risk kan även uttryckas som number needed to treat, NNT. En riskminskning av kardiovaskulära händelser på 1 procent motsvarar ett NNT på 1/0,01=100. Det vill säga man behöver behandla 100 personer för att en person ska ha nytta av behandlingen.
Det går inte att jämföra NNT som mäter helt olika utfall, till exempel kan man inte jämföra NNT för kardiovaskulär död med NNT för alla kardiovaskulära händelser. Tidsbegreppet är också centralt när man talar om NNT. Ibland anges risk under studietiden, ibland anges risk under en tidsperiod om fem eller tio år och ibland under närmaste året. I detta dokument anges genomgående risk för kardiovaskulära händelser eller kardiovaskulär död som NNT per år för att underlätta jämförelser mellan olika behandlingar. Om ett beslut att avstå behandling inte omprövas efter ett år bör en längre tidsperiod än ett år användas i den kliniska bedömningen.
Riskreduktion av olika läkemedel inträffar olika tidigt efter insatt behandling. Exempelvis ger behandling med till exempel blodtryckssänkande och antitrombotiska läkemedel en snar riskreduktion medan till exempel lipidsänkande läkemedel kräver längre tid för att ge biologisk effekt och riskreduktion.
En annan viktig aspekt är att randomiserade kliniska prövningar av läkemedel studerar kardiovaskulära händelser som utfall under en begränsad tidsperiod, vanligen 2–5 år, och därmed ses inte nyttan över långa tidsperioder. Yngre/medelålders individer med behandlingsbara riskfaktorer, men med låg risk under de närmaste 2–5 åren, kan ändå förväntas ha mycket stor nytta av behandling i ett livstidsperspektiv. Det finns starkt stöd för att god riskfaktorkontroll i ett tidigt skede kan förhindra eller fördröja utveckling av senkomplikationer som till exempel aterosklerotisk sjukdom, typ 2-diabetes, förmaksflimmer, försämrad njurfunktion, hjärtsvikt eller demens och därmed synergistisk (samverkande) riskökning senare i livet.
Exponentiell och synergistisk risk
För de allra flesta biologiska riskfaktorer som till exempel ålder, blodtryck och LDL-nivå är riskerna både exponentiella och synergistiska vilket gör resonemangen ännu svårare.
I figur 1 illustreras att en given ökning av till exempel LDL eller blodtryck (uppskattningsvis LDL 3 mmol/l eller systoliskt blodtryck 25–30 mmHg) ger en dubblerad kardiovaskulär risk medan riskökningen blir fyrdubbel i nästa steg.
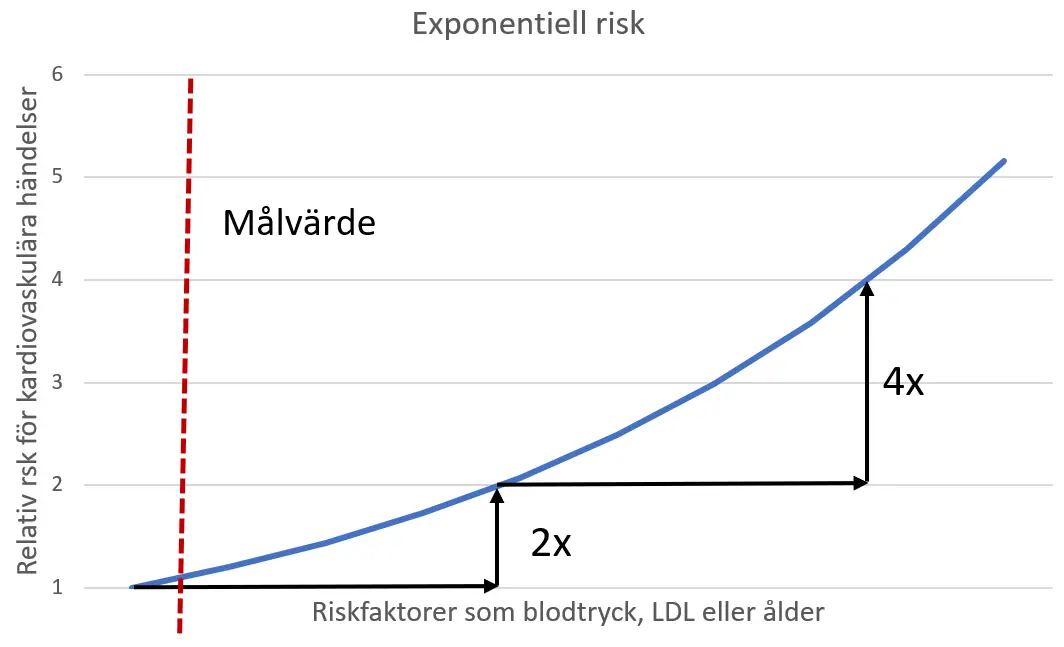
Figur 1. Schematisk bild av exponentiell risk. En ökning av LDL med cirka 3 mmol/l eller systoliskt blodtryck 25–30 mmHg ger uppskattningsvis en dubblerad risk för kardiovaskulära händelser.
I figur 2 illustreras hur två samverkande riskfaktorer på motsvarande sätt ger en fyrdubbel risk.
Den kliniska betydelsen av exponentiell risk blir att det är viktigare att förbättra de riskfaktorer som ligger längst från ett målvärde oavsett om man når i mål medan synergistisk risk gör att det är av större nytta att samtidigt uppnå en mindre påverkan på flera riskfaktorer än en något större påverkan på en enskild riskfaktor.
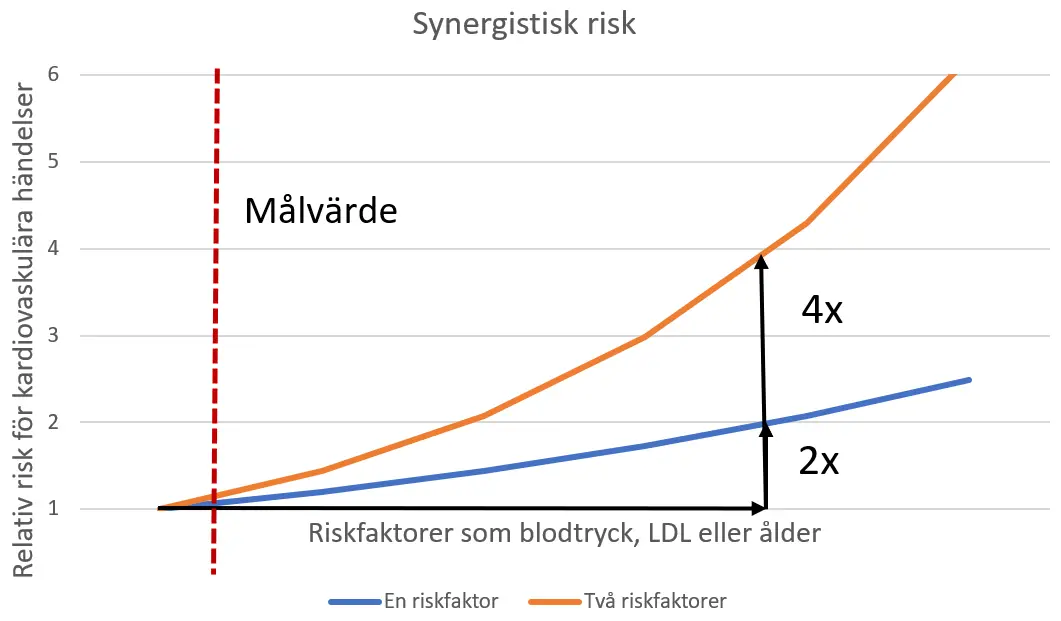
Figur 2 . Schematisk bild av synergistisk risk. En ökning av LDL med cirka 3 mmol/l eller systoliskt blodtryck 25–30 mmHg ger uppskattningsvis en dubblerad risk för kardiovaskulära händelser.
Absolut riskminskning och number needed to treat
I figur 3 ges en översiktlig uppskattning av number needed to treat, NNT, baserat på vedertagna risknivåer för kardiovaskulär död som delar in patienter i låg risk, medelhög risk, hög risk och mycket hög risk. Kardiovaskulära händelser antas vara tre gånger så vanligt som kardiovaskulär död. Se figur 4 för definitioner av riskfaktorer, hypertoniorsakad organskada och manifest aterosklerotisk sjukdom.
Mycket hög risk (målvärde LDL <1,4 mmol/l)
- Sekundärprevention vid aterosklerotisk sjukdom, till exempel ischemisk hjärtsjukdom, TIA/ischemisk stroke, aortasjukdom, perifer artärsjukdom.
- Diabetes typ 2 (eller typ 1 >40 års ålder) med manifest ateroskleros, mikrovaskulära komplikationer från minst tre lokaler (till exempel retinopati, mikroalbuminuri, neuropati) eller tecken på organskada (eGFR <45 ml/min eller eGFR 45–59 ml/min plus mikroalbuminuri eller proteinuri (albumin-/kreatininkvot >300 mg/g)).
- Uttalad njurfunktionsnedsättning (eGFR <30 ml/min).
- Familjär hyperkolesterolemi (FH) med aterosklerossjukdom eller annan riskfaktor.
Hög risk (målvärde LDL <1,8 mmol/l)
- Uttalad stegring av enskild riskfaktor, till exempel totalkolesterol >8 mmol/l, LDL >4,9 mmol/l, grad 3 hypertoni, tobaksrökare med >20 paketår (paket à 20 cigaretter per dag x år).
- Patienter med diabetes som inte har mycket hög risk (se ovan) eller måttlig risk (se nedan).
- Vänsterkammarhypertrofi eller andra tecken på hypertensiv hjärtsjukdom.
- Måttlig njurfunktionsnedsättning (eGFR 30–59 ml/min).
- Familjär hyperkolesterolemi (FH) utan riskfaktorer.
Måttlig risk (målvärde LDL <2,6 mmol/l)
- Välkontrollerad diabetes typ 2 (eller typ 1 >40 års ålder) med <10 års diabetesduration och utan organskador eller aterosklerotiska riskfaktorer.
- Flertalet med hypertoni grad 2.
Låg risk
- grad 1 hypertoni utan riskfaktorer
- riskfaktorer utan samtidig hypertoni/diabetes.
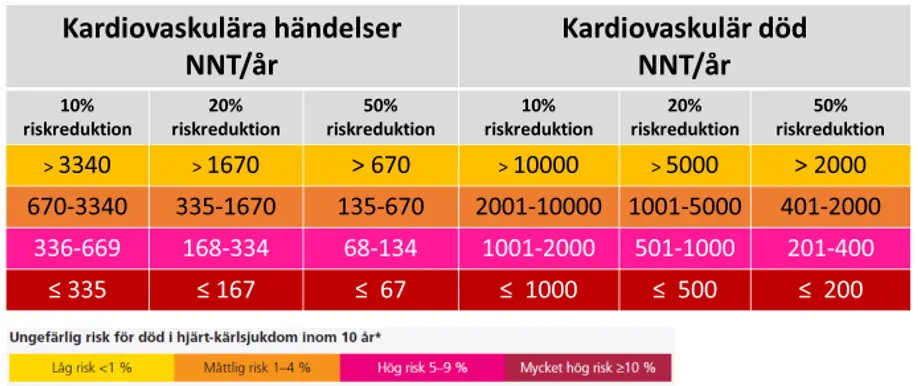
Figur 3. Uppskattat number needed to treat/år vid olika risknivåer.
- 10 procent relativ riskreduktion motsvarar sänkning av systoliskt blodtryck med 5 mmHg, ezetimib som tillägg till statin vid ischemisk hjärtsjukdom eller ordentligt ökad statinintensitet.
- 20 procent relativ riskreduktion motsvarar statinbehandling, sänkning av LDL med 1 mmol/mol eller sänkning av systoliskt blodtryck med 10 mmHg.
- 50 procent relativ riskreduktion motsvarar multifaktoriell riskreduktion, LDL sänkning om 3 mmol/l eller blodtryckssänkning om 25–30 mmHg.

Figur 4. Viktiga faktorer för riskbedömning av personer med hypertoni.
Kardiovaskulära händelser i Region Stockholm
I figur 5 ses en uppskattning av risken för kardiovaskulära händelser på sjukhus baserat på faktiska data från Region Stockholm 2019. I figur 6 presenteras number needed to treat, NNT, i olika åldersgrupper för hypotetiska behandlingar med olika grad av relativ riskreduktion. Observera att NNT i varje åldersgrupp blir betydligt lägre vid till exempel manifest aterosklerotisk hjärtkärlsjukdom, diabetes och andra riskfaktorer medan det blir högre vid frånvaro av dessa.
%20eller%20ischemisk%20stroke%20i%20olika%20%C3%A5ldersgrupper%20i%20Region%20Stockholm%202019.webp)
Figur 5. Akuta koronara syndrom (AKS) eller ischemisk stroke i olika åldersgrupper i Region Stockholm 2019.
Metodbeskrivning figur 5: Förekomst av akuta koronara syndrom (ICD-10 koder som börjar på I20, I21 eller I24) eller ischemisk stroke (ICD-10 koder som börjar på I63) hos individer skriva i Region Stockholm i januari respektive år. Endast diagnoskoder i akut somatisk slutenvård i 1:a eller 2:a diagnosposition har analyserats. Endast första episoden varje år inom respektive grupp har inkluderats.
%20vid%20interventioner.webp)
Figur 6. Uppskattning av number needed to treat (NNT/år) vid interventioner med 10, 20 respektive 50 procent relativ riskreduktion (RR) för att undvika akuta koronara syndrom (AKS) eller ischemisk stroke baserat på faktiska utfall olika åldersgrupper i Region Stockholm 2019.
Region Stockholms läkemedelskommittés expertgrupp för hjärt- och kärlsjukdomar
Regionalt programområde primärvård, Kunskapsstyrningen, Region Stockholm
Källa
- Visseren FLJ, Mach F, Smulders YM, Carballo D, Koskinas KC, Bäck M et al; ESC Scientific Document Group; ESC National Cardiac Societies. 2021 ESC Guidelines on cardiovascular disease prevention in clinical practice. Eur Heart J. 2021 Sep 7;42(34):3227-3337
- Lewington S, Clarke R, Qizilbash N, Peto R, Collins R; Prospective Studies Collaboration. Age-specific relevance of usual blood pressure to vascular mortality: a meta-analysis of individual data for one million adults in 61 prospective studies. Lancet. 2002 Dec 14;360(9349):1903-13
- Thomopoulos C, Parati G, Zanchetti A. Effects of blood pressure lowering on outcome incidence in hypertension: 2. Effects at different baseline and achieved blood pressure levels--overview and meta-analyses of randomized trials. J Hypertens. 2014 Dec;32(12):2296-304
- Silverman MG, Ference BA, Im K, Wiviott SD, Giugliano RP, Grundy SM, et al. Association between lowering LDL-C and cardiovascular risk reduction among different therapeutic interventions: a systematic review and meta-analysis. JAMA. 2016 Sep 27;316(12):1289-97
- Koskinas KC, Siontis GCM, Piccolo R, Mavridis D, Räber L, Mach F, Windecker S. Effect of statins and non-statin LDL-lowering medications on cardiovascular outcomes in secondary prevention: a meta-analysis of randomized trials. Eur Heart J. 2018 Apr 7;39(14):1172-1180
- Jones PH, Davidson MH, Stein EA, Bays HE, McKenney JM, Miller E et al; STELLAR Study Group. Comparison of the efficacy and safety of rosuvastatin versus atorvastatin, simvastatin, and pravastatin across doses (STELLAR* Trial). Am J Cardiol. 2003 Jul 15;92(2):152-60
- Cannon CP, Blazing MA, Giugliano RP, McCagg A, White JA, Theroux P et al; IMPROVE-IT Investigators. Ezetimibe Added to Statin Therapy after Acute Coronary Syndromes. N Engl J Med. 2015 Jun 18;372(25):2387-97
Senast ändrad
