Kirurgi är den effektivaste behandlingen mot kraftig övervikt. Under 2019 gjordes omkring 4 700 obesitasingrepp i Sverige. Postoperativa buksmärtor är vanliga och det finns många differentialdiagnoser.

Dag Stockeld
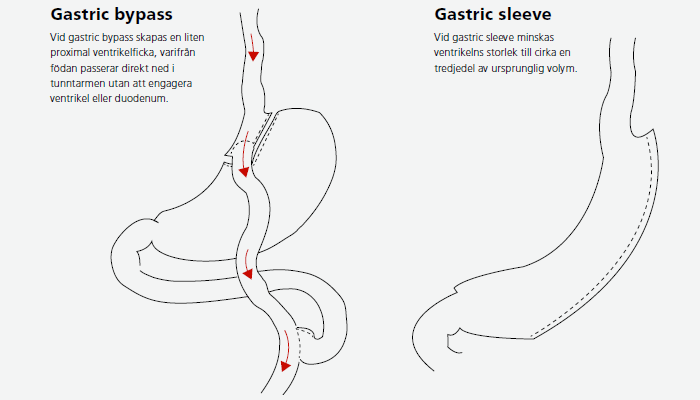
Fetmaoperation görs vanligen med metoderna gastric bypass (GBP) eller gastric sleeve (GS). Teknikerna är i dag ungefär lika vanliga i Sverige. GBP är en drygt 50 år gammal operationsmetod. De positiva effekterna av operationen är väl dokumenterade. Det är också de akuta komplikationerna som organskada, blödning och anastomosläckage. Kroniska besvär, vanligen buksmärtor, handläggs ofta initialt i primärvården. Ett beslutsstöd för denna handläggning anges i faktarutan.
Buksmärtor epidemiologi
Obesa, icke opererade, personer är överrepresenterade vid buksmärtor av olika genes. IBS-symtom har rapporterats i upp till 30 procent. En svensk studie fann att 17 procent av patienterna rapporterade buksmärtor före GBP-operationen och 33 procent efter. Detta kan illustreras av att GBP-patienter har en 8,6 gånger ökad risk jämfört med befolkningen i stort att genomgå bukkirurgi inom sex år efter den primära operationen.
Majoriteten är dock nöjd. I en studie var 88 procent av patienterna nöjda eller mycket nöjda med operationen och 92 procent skulle rekommendera operationen till andra trots att 31 procent upplevde buksmärtor.
Indelning buksmärtor
Buksmärtor efter GBP är en diffus entitet med många möjliga differentialdiagnoser. Besvären är ofta kroniska, vilket innebär risk att utsättas för upprepade CT-undersökningar. I genomgången nedan nämns inte akuta komplikationer. Texten är uppdelad i funktionella, strukturella och övriga orsaker till buksmärtor efter GBP.
Funktionella orsaker till buksmärtor
Födointolerans: Efter GBP kan patienter drabbas av steatorré på grund av fettmalabsorption (CCK aktiverar inte insöndring av galla eller pankreasenzymer till tarmen) och symtom på laktosintolerans (kortare funktionell tarm medför sannolikt relativ laktasbrist). Besvären med uppblåsthetskänsla kan upplevas som smärtsamma.
Dumping: Dumping är också en form av födointolerans, där patienterna upplever yrsel, trötthet och ibland diarré efter intag av främst socker. Detta kan upplevas som buksmärtor. Orsaken är sannolikt främst en hyperinsulinemi på grund av hastigt förhöjda glukosnivåer i tunntarmen, dit födan snabbt passerar. Resultatet blir en symtomgivande hypoglykemi.
Fel ätmönster: Överviktiga äter fortare. Den lilla ventrikelfickan (pouchen) i en GBP-plastik rymmer 10–20 milliliter. Vid ett hastigt födointag hinner pouchen inte tömma sig och den tänjs därför ut, vilket kan vara smärtsamt. Dessa besvär brukar förbättras med tiden.
Morfin: Ofta ges opioider postoperativt. De stör motoriken i tarmen och smärtreceptorer kan sannolikt sensitiseras (Narcotic Bowel Syndrome). Detta kan medföra buksmärtor, varför morfin bör undvikas till GBP-opererade.
Strukturella orsaker till buksmärtor efter GBP
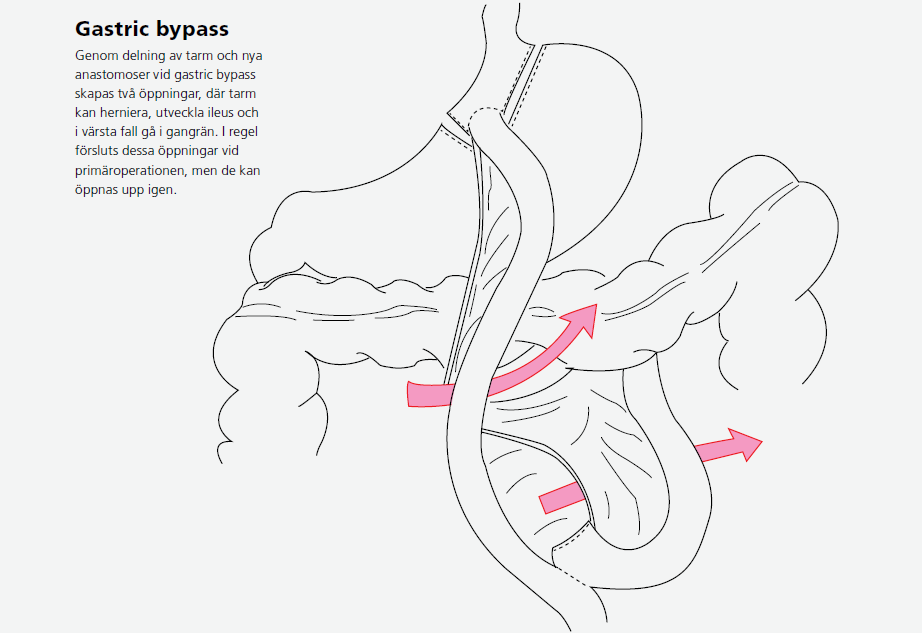
Interna bråck: Under operationen skapas två öppningar som möjliggör intern herniering av tarmar. En övre öppning ses mellan mesocolon transversum och Roux-slyngan. En nedre bildas vid tarmsanastomosen. Numera försluts öppningarna med suturer, men de kan trots detta öppnas upp igen och möjliggöra herniering av främst tunntarm. Symtomen är ofta intermittenta. I typiska fall får patienterna smärtor under vänster arcus minuter efter födointag. Smärtorna brukar hålla i sig en eller ett par timmar.
Kontinuerliga smärtor kan tala för inklämning av tarmen med risk för gangrän och perforation. Röntgen (CT) har en dålig träffsäkerhet, trots att man ofta ser typiska förändringar (riklig tunntarm uppe till vänster i buken eller en ”kanelbulle” där tarmen snurrat på ett karaktäristiskt sätt).
Laparoskopi har större träffsäkerhet. Då kan också problemet åtgärdas och man undviker exponering för röntgen. Tyvärr får en del patienter recidiv trots adekvat förslutning av bråckportarna. Ett specialfall av interna bråck är gravida kvinnor. Interna bråck uppstår där oftast i andra eller tredje trimestern. Detta är en utmaning såväl diagnostiskt som terapeutiskt och dessa patienter bör handläggas i samarbete med obstetriker.
Knickbildning: Vid tunntarmsanastomosen kan lätt en stenos eller knickbildning uppstå, inte minst vid förslutning av den intilliggande bråckporten. Vid en stenos kan man ballongdilatera anastomosen med ett långt endoskop alternativt revidera området laparskopiskt.
Invagination: Ibland sker en invagination av tarm kring tunntarmsanastomosen. Lite märkligt går oftast invaginatet ”mot strömmen”, oralt in i tarmen. Detta är sannolikt ett uttryck för störd motorik postoperativt. Besvären kan komma och gå och diagnosticeras ofta med CT, men smärtorna kräver ofta laparoskopi direkt.
Stenos/ulcus i gastroenteroanastomosen: I gastroenteroanastomosen kan ulcerationer uppstå. De kan leda till stenoser, dysfagi och någon gång till perforation. Ulcus kan bero på för stor pouch (rikligt med kvarvarande syraproducerande parietalceller) eller intag av antiinflammatoriska läkemedel, NSAID. Vid ihållande besvär kan man laparoskopiskt minska pouchstorleken och därmed syraproduktionen. Ulcus brukar svara bra på PPI. Det råder inte konsensus kring betydelsen av helicobacter pylori, varför de flesta avstår från eradikering. Det typiska ulcussymtomet är smärtor inom sekunder till någon minut i epigastriet efter födointag. Stenoser behandlas med endoskopisk ballongdilatation.
Handläggning i öppenvård av buksmärtor hos gbpopererade
Ihållande och/eller svåra buksmärtor ska bedömas akut på en klinik med vana av att handlägga dessa patienter.
Intermittenta oklara buksmärtor remitteras till mottagning vid obesitasopererande klinik.
Födokorrelerade epigastralgier eller dysfagi remitteras till gastroskopi.
Gallstenslika besvär remitteras till ultraljud och provtagning av leverenzymer.
Vid misstanke om funktionella besvär remitteras patienten till dietist med erfarenhet av obesitaspatienter.
Övrigt
Gallsten: I en studie sågs att GBP-opererade har en 6,1 gånger ökad sannolikhet att genomgå kolecystektomi. Detta korrelerar till snabb viktnedgång med förhöjda lipidvärden och till försämrad tömning av gallblåsan (utebliven CCK-stimulering). Symtomen är desamma som för icke GBP-opererade patienter. Dock är det problematiskt att vid behov utföra ERCP. Instrumentet får då antingen införas genom bukvägg och ventrikelvägg med hjälp av laparoskopi eller via en mödosam lång slingrig väg oralt med hjälp av ett så kallat ballongenteroskop.
Ulkus eller tumör i exkluderad ventrikel eller duodenum: Malignitet eller ulkus i den bortkopplade ”stormagen” eller i duodenum går bara att diagnosticera med endoskopi enligt föregående. Dessa maligniteter är mycket ovanliga.
Annat: Ibland diagnosticeras sällsynta tillstånd, som bezoarer, porthålsbråck och adherensileus. Det är också viktigt att komma ihåg det självklara: även GBP-patienter kan drabbas av andra sjukdomar. Det är dock då sällan som symtombilden skiljer sig från den hos icke opererade.
Trots adekvat utredning kvarstår individer, där genesen till buksmärtorna inte går att fastställa. Det är naturligtvis viktigt att utesluta potentiellt farliga tillstånd, vilket man också kan förmedla till patienterna. Här blir dock behandlingsmålet att i samarbete med dietist, smärtklinik och beteendevetare lära patienterna att leva med sina besvär.
Dag Stockeld
Docent, överläkare, Danderyds sjukhus, GHP Kirurgkliniken vid Sophiahemmet, medlem i expertgrupp mag-tarmsjukdomar
Referenser
- Årsrapport SOreg 2019: maj 2020; 11:1.4.
- Näslund I. Lessons from the Swedish Obese Subjects Study: The effects of surgically induced weight loss on obesity comorbidity. Surg Obes Relat Dis. Mar-Apr 2005;1(2):140-4
- Aasbrenn M, Høgestø I, Eribe I. Prevalence and predictors of irritable bowel syndrome in patients with morbid obesity: A cross-sectional study. BMC Obesity 2017;4:22
- Elias K, Bekhali Z, Hedberg J. Changes in bowel habits and patient -scored symptoms after Roux-en-Y gastric bypass and biliopancreatic diversion with duodenal switch. Surg Obes Relat Dis 2018;14:144-149
- Bruze G, Ottosson J, Neovius M. Hospital admission after gastric bypass: A nationwide cohort study with up to 6 years follow-up. Surg Obes Relat Dis 2017;13:962-969
- Sima E, Hedberg J, Sundbom M. Gastrointestinal symptoms, weight loss and patient satisfaction 5 years after gastric bypass: A study of three techniques for the gastrojejunal anastomosis. Surg Endosc 2016;30:1553-1558
- Björklund P, Maleckas A, Lönroth H et al. Roux limb motility in gastric bypass patients with chronic abdominal pain – Is there an association to prescribed opoids? Obesity Surg 2019;29:3860-3867
- Plecka Östlund M, Wenger U, Mattsson F. Population-based study of the need for cholecystectomy after obesity surgery. Br J Surg 2012;99:864-869
Observera: nyhetstexterna är aktuella när de publiceras och uppdateras normalt inte.
Senast ändrad